Лечение рецидива, метастазов лейомиосаркомы матки и ее эффективность
Обновлено: 15.06.2024
Лейомиосаркома матки (ЛМС) — это злокачественное новообразование, развивающееся из гладкомышечных клеток матки. Это очень редкая опухоль, на ее долю приходится около 1-1,3% от всех злокачественных новообразований матки.
Невысокая частота встречаемости затрудняет проведение рандомизированных клинических испытаний по ее лечению, поэтому многие моменты остаются открытыми.
Причины лейомиосаркомы матки
Причины возникновения ЛМС неизвестны. В большинстве случаев опухоль развивается de novo. Но есть несколько факторов риска, которые увеличивают вероятность развития данной патологии:
- Возраст. Лейомиосаркомы диагностируются у женщин в пременопаузе и менопаузе. Обычно это возраст старше 50 лет.
- Воздействие ионизирующего излучения. Облучение является провоцирующим фактором развития большинства сарком мягких тканей. Как правило, речь идет о лучевой терапии злокачественных новообразований. В частности, облучение органов малого таза в суммарной очаговой дозе более 45 грей увеличивает риск развития ЛМС на 5%. Латентный период составляет 3-17 лет.
- Принадлежность к негроидной расе.
- Наличие мутации RB-гена у пациенток, страдающих ретинобластомой.
Эти факторы увеличивают риск развития ЛМС, но нельзя говорить, что они вызывают данное заболевание.
Симптомы лейомиосаркомы
Симптомы заболевания определяются локализацией опухоли и ее размерами:
- Для субмукозного расположения опухоли (когда она растет в просвет полости матки) характерны кровянистые выделения, не связанные с менструацией. В ряде случаев они носят обильный характер, вплоть до кровотечения.
- Если узел расположен внутри стенки матки (интрамуральная опухоль), пациентку могут беспокоить боли внизу живота, реже — ациклические кровотечения.
- Для субсерозного расположения опухоли (она растет в направлении брюшной полости) более характерны симптомы, связанные с ее воздействием на соседние органы. Например, при сдавлении мочевого пузыря будут отмечаться дизурические расстройства — частые позывы к мочеиспусканию, невозможность полного опорожнения мочевого пузыря, нарушение оттока мочи вплоть до ее острой задержки. Если новообразование давит на стенку прямой кишки, могут возникать запоры или чувство неполного опорожнения кишечника после стула.
Помимо этого, могут наблюдаться следующие симптомы:
- Общее недомогание, слабость и повышенная утомляемость.
- Необъяснимое снижение массы тела.
- Анемия.
- Длительное повышение температуры до субфебрильных цифр.
Как мы видим, большинство этих симптомов неспецифичны и могут присутствовать при других гинекологических заболеваниях. Более всего симптоматика сходна с миомой матки.

Стадии лейомиосаркомы матки
1 стадия — опухоль не выходит за пределы матки:
- 1А стадия — размеры новообразования не превышают 5 см.
- 1В — опухоль более 5 см в диаметре.
2 стадия — опухоль распространяется за пределы матки, но не выходит из малого таза.
- 2А — в злокачественный процесс вовлечены придатки матки.
- 2В — опухоль поражает ткани малого таза.
3 стадия лейомиосаркома прорастает в органы и ткани брюшной полости.
- 3А стадия — имеется единичный очаг лейомиосаркомы.
- 3В стадия — имеется несколько очагов лейомиосаркомы.
- 3С стадия — поражены тазовые и/или парааортальные лимфатические узлы.
4 стадия — имеются отдаленные метастазы за пределами брюшной полости.
Диагностика
Лейомиосаркома на ранних стадиях протекает бессимптомно, в некоторых случаях может проявлять себя кровянистыми выделениями. Чаще всего данный диагноз ставится во время гистологического исследования материала, удаленного во время гистерэктомии по поводу лечения другого заболевания, например миомы.

Во время осмотра могут быть обнаружены следующие признаки патологии:
- При бимануальном исследовании пальпируется увеличенная матка.
- При трансвагинальном УЗИ обнаруживаются узлы стенки матки, которые сходны с миомой. Заподозрить злокачественность новообразования можно по наличию косвенных признаков: нечеткость контура опухоли, наличие долек, наличие в узле анэхогенных включений без признаков нарушения питания узла, обнаружение участков анэхогенности или повышенной эхогенности. Для уточнения природы узла проводится дополнение УЗИ цветовым допплеровским картированием и допплерометрией. Эти исследования позволят оценить особенности кровоснабжения опухоли и заподозрить злокачественность новообразования. Для стандартизации оценки используется индекс резистентности и оценка максимальной систолической скорости кровотока внутри узла.
- МРТ органов малого таза позволит более точно отличить доброкачественное новообразование от злокачественного.
Основным методом диагностики лейомиосаркомы является морфологическое исследование материала узла под микроскопом. При субмукозных узлах получить материал можно во время гистероскопии с раздельным диагностическим выскабливанием. Но в большинстве случаев окончательный диагноз выставляется после удаления матки.
После подтверждения диагноза проводится дообследование для уточнения степени распространения лейомиосаркомы. Для этого назначается КТ и/или МРТ органов брюшной полости и грудной клетки.
Лечение
Основным методом лечения лейомиосаркомы матки является хирургическая операция, но она не предотвращает гематогенное метастазирование опухоли и возникновение рецидивов. Стандартным объемом вмешательства является гистерэктомия с двусторонним удалением придатков. Удаление тазовых и парааортальных лимфатических узлов не проводится, поскольку риск лимфогенного распространения на данных стадиях менее 3 %.
У женщин молодого возраста возможно сохранение яичников, при отсутствии данных за их поражение. Уменьшение объема операции в этом случае никак не сказывается на продолжительности жизни пациенток и прогнозе течения заболевания. В то же время сохранение яичников предупреждает развитие раннего климакса со всеми вытекающими последствиями.
Лучевая терапия
Лучевая терапия лейомиосаркомы не является рутинным методом лечения данного заболевания. Она не приводит к увеличению безрецидивного периода и общей продолжительности жизни, но позволяет снизить риски развития местных рецидивов с 24% до 14% по сравнению с группой наблюдения. Поэтому ее применение ограничено случаями высокого риска развития локального рецидива:
- Наличие злокачественных клеток в краях отсечения при удалении опухоли.
- Близкий край резекции.
В этих случаях проводят облучение ложа опухоли в объеме суммарной очаговой дозы 50 Гр.

Химиотерапия
Лейомиосаркома яичников дает метастазы гематогенным путем, поэтому есть необходимость в назначении химиотерапии. К сожалению, абсолютно эффективной схемы химиотерапевтического лечения на сегодняшний день нет. Из всех применявшихся схем, наилучшие результаты показали следующие:
- Для адъювантной химиотерапии первой линии применяется гемцитабин в дозировке 900 мг/м2 в первый и восьмой день курса, а также на 8 день добавляется доцетаксел в дозировке 100 мг/м2. Лечение проводят каждые 3 недели в количестве 6 курсов.
- Для лечения распространенных форм новообразования применяется гемцитабин в дозировке 1000 мг/м2 в первый и восьмой день курса, и на 8 день добавляется таксол в дозировке 175 мг/м2. Схема также используется с трехнедельным интервалом в количестве 6 курсов.
Данные препараты токсично действуют на костный мозг, вызывая миелосупрессию, поэтому у пациентов возникают иммунодефицитные состояния, анемии и тромбоцитопении. Чтобы предотвратить развитие связанных с этим инфекционных осложнений, назначают гранулоцитарный колониестимулирующий фактор с 9 по 19 дни или до достижения необходимого эффекта. Он стимулирует рост нейтрофильного ростка кроветворения и восстанавливает популяцию нейтрофилов и макрофагов — клеток иммунной системы.
Также для лечения распространенных форм лейомиосарком в рамках второй линии применяют таргетную терапию. Она действует непосредственно на злокачественные клетки, минимально повреждая здоровые ткани. Используются следующие препараты:
- Трабектедин. При его применении годовая выживаемость достигает 61%, в то время, как терапия цитостатиками дает 51%. Трабектин вводится посредством суточной инфузии 1 раз каждые 3 недели.
- Вотриент (пазопаниб). Он помогает достичь длительной стабилизации или частичной регрессии опухоли и позволяет повысить медиану выживаемости до 17,5 месяцев. Применяется в таблетках ежедневно.
Прогноз
Лечение рецидива, метастазов лейомиосаркомы матки и ее эффективность
Данные рандомизированных клинических исследований III фазы, проведенных GOG и включавших больных с поздними стадиями и рецидивами сарком матки (СМ) всех типов, помогли выявить разную чувствительность лейомиосаркомы (ЛМС) и карциномиосаркомы (КСМ) по отношению к различным ци-тостатикам.
В клиническом испытании, сравнивающем эффективность доксорубицина совместно с ДТИК или без него, было установлено, что выживаемость больных лейомиосаркомой (ЛМС) по сравнению с пациентками с другими типами опухолей лучше при условии терапии по схемам, включающим доксорубицин.
В более позднем исследовании эффективности доксорубицина в режиме монотерапии или совместно с циклофосфамидом прогностическое значение гистологического типа саркомы не было подтверждено.
Учитывая, что в течение 2 лет умирает 80 % всех больных лейомиосаркомой (ЛМС), GOG избрала стратегию проведения клинических испытаний II фазы в надежде выявить активные препараты, которые позже можно будет протестировать в рандомизированных исследованиях. Однако редкая встречаемость лейомиосаркомы (ЛМС) не позволяет провести рандомизированное исследование этих опухолей.
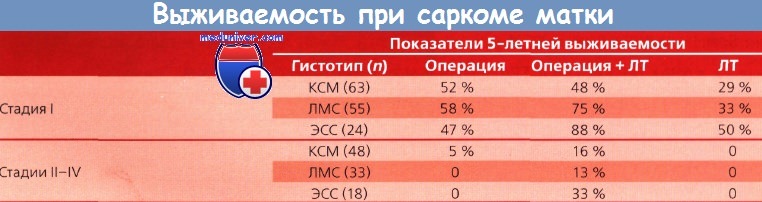
На сегодня доксорубицин и ифосфамид признаны самыми эффективными препаратами для лечения больных с рецидивами: частота ответа составляет 25—33 и 18 % соответственно. Sutton совместно с GOG опубликовали результаты исследования II фазы по применению комбинации ифосфамида, месны и доксорубицина: общая эффективность составила 30 % с продолжительностью ответа 4 мес.
Однако данная схема характеризуется значительной токсичностью. Частота ответа на паклитаксел при лечении лейомиосаркомы (ЛМС) у пациенток, ранее получавших химиотерапию (XT), составила 8 %, а среди ее не получавших — 9 %. Эффективность нового режима полихимиотерапии (ПХТ), состоящего из гемцитабина и доцетаксела, в небольшом клиническом исследовании II фазы, включавшем 29 пациенток с лейомиосаркомой (ЛМС) матки, составила 53 %. В настоящее время эта схема получает оценку GOG в испытании II фазы.
Кроме того, проводится исследование таргетных биологических препаратов, однако на сегодня ни один из них не продемонстрировал активности в отношении данного типа опухолей. Больные с поздними рецидивами лейомиосаркомы (ЛМС) в форме изолированных метастазов в легких считаются кандидатами для торакотомии с целью удалить очаги поражения. После этого лечения 5-летняя выживаемость достигает 30—50 %.

Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Лейомиосаркома - одна из самых редких разновидностей рака. Она встречается у 0,7% онкобольных. Лейомиосаркома имеет агрессивный характер и тяжело поддается лечению, поэтому требует надежной диагностики и быстрого начала лечения. О том, какие существуют подходы к лечению лейомиосаркомы в передовых зарубежных клиниках, вы можете узнать из этой статьи.
Слушать статью:
Что такое лейомиосаркома?

Лейомиосаркома - это разновидность рака мягких тканей. Она прорастает из мягкой мускулатуры, чаще всего - органов живота. В половине случаев лейомиосаркома образуется внутри забрюшинного пространства. Отдельно выделяется лейомиосаркома матки, которая имеет аналогичное происхождение, но собственные особенности диагностики и лечения.
Опухоль может вырастать до 10 см в диаметре и вызывать значительный дискомфорт и болезненные ощущения у пациента. Крупные образования обычно не подлежат полному хирургическому удалению.
Лейомиосаркома встречается у людей в возрасте 50-60 лет, у женщин в два раза чаще, чем у мужчин. Однако, она также бывает и у детей. Повышенный риск возникновения этой онкологии у людей с ослабленным иммунитетом вследствие пересадки органа или перенесенных заболеваний, таких как СПИД или вирус Эпштейна-Барра.
Лейомиосаркома делится на четыре условных подтипа, в зависимости от основного пораженного участка:
Лейомиосаркома соматической мягкой ткани
Самая распространенная разновидность. Чаще всего обнаруживается в области живота. В большинстве случаев прорастает из мышечной ткани мелких сосудов. Соматические опухоли могут достигать крупного размера, что связано с неблагоприятным прогнозом.
Лейомиосаркома кожи
Поражает дерму - средний слой кожи, расположенный между подкожной жировой клетчаткой и поверхностным слоем кожи. В отличие от других подтипов лейомиосаркомы, чаще встречается у мужчин. Обычно опухоли небольшие, до 1-2 см в диаметре и имеют хороший прогноз. Если образование прорастает глубже, в 30-40% оно дает метастазы, обычно - в легкие.
Лейомиосаркома матки
Чаще всего встречается у женщин 40-60 лет. Составляет 1% всех случаев рака матки. Агрессивный вид рака, который быстро прогрессирует. Часто диагноз определяют уже после операции, на основе гистологического анализа тканей.
Лейомиосаркома сосудов
В зависимости от подтипа, отличается прогноз и стратегия лечения.
Читать: Сколько стоит лечение лейомиосаркомы?
У лейомиосаркомы нет симптомов, с помощью которых ее можно было бы отличить от других видов сарком мягких тканей. В связи с этим ее часто ошибочно принимают за другие злокачественные образования, чаще всего - лейомиому и фиброму. Для подтверждения диагноза всегда проводится гистологический анализ тканей.
Лейомиосаркома мягких тканей живота может проявлять себя в следующих симптомах:
боль;
отечность;
потеря веса;
тошнота и рвота.
Лейомиосаркома матки обычно сопровождается:
аномальным вагинальным кровотечением;
болью в животе;
потерей веса;
слабостью.
Лейомиосаркома, расположенная на сосудах, часто принимает форму больших, безболезненных опухолей. В тех редких случаях, когда поражаются крупные сосуды, может происходить их компрессия. Это будет проявлять себя в таких симптомах, как отек и онемение.
Раннее выявление патологии повышает шансы на выживаемость. Чтобы пройти обследования и лечение лейомиосаркомы за границей, обращайтесь к нашим координаторам.
Опухоль находится в границах эндометрия тела матки.
Опухоль распространяется на шейку матки.
Распространение онкологического процесса на брюшину, вагину и/или лимфоузлы.
Распространение опухоли в ткани мочевого пузыря и/или кишечника, образование отдаленных метастаз.
Стадии лейомиосаркомы мягких тканей
Поверхностная опухоль до 5 см, низкой дифференцировки.
Опухоль более 5 см, глубокого расположения, низкой дифференцировки, или меньше 5 см с высокой дифференцировкой.
Опухоль больше 5 см, глубоко расположена, высокой дифференцировки.
Наличие метастаз при любых характеристиках опухоли.
Как диагностируют лейомиосаркому?
При лейомиосаркоме, как и при любом другом виде агрессивного рака, важна быстрая постановка диагноза. Врач определяет стадию заболевания, а также расположение опухоли и ее границы, что важно при планировании операции. Лейомиосаркому невозможно определить только с помощью методов визуализации (МРТ, КТ и т.д.), обязательно необходим анализ клеток. Часто диагноз подтверждается уже после операции по удалению опухоли.
МРТ. Магнитно-резонансная томография всегда проводится при подозрении на саркому. С ее помощью возможно оценить размер и расположение опухоли, ее границы. Также МРТ может выявить, если онкологический процесс начал проникать в соседние ткани (нервы, кости) или сдавливать сосуды. Даже самые отдаленные метатсазы можно точно обнаружить благодаря магнитно-резонансной томографии. При необходимости применяют контрастные выщества.
КТ. Часто вместе с МРТ проводят компьютерную томографию. Она особенно целесообразна при опухолях забрюшинного пространства и метастаз в области органов живота или груди, в особенности - легких.
Ангиография - метод исследования кровеносных сосудов, который использует рентгеновское излучение. Эффективна при диагностике опухоли крупного сосуда.
Биопсия. Чтобы подтвердить, что у пациента именно лейомиосаркома, а не другой вид рака, врачам нужно осмотреть клетки опухоли в лаборатории. Для этого проводится биопсия - процедура извлечения образца ткани из организма. При лейомиосаркоме чаще всего проводят игловую биопсию с помощью компьютерной томографии. Пациент размещается внутри КТ-аппарата, и врач может видеть на экране монитора, куда именно он направляет иголку. Этот метод точнее обычной биопсии и занимает меньше времени.
Прогноз при лейомиосаркоме
Сформировать прогноз при лейомиосаркоме сложно, так как это редкое онкозаболевание, и врачи не обладают достаточно большим количеством данных для точного анализа.
Прогноз при лейомиосаркоме зависит от расположения опухоли, стадии заболевания, степени дифференцировки и наличия метастаз.
Лейомиосаркома - агрессивный вид рака. 90% пациентов на момент постановки первичного диагноза находятся на 2 или 3 стадии.
Приблизительная пятилетняя выживаемость при лейомиосаркоме матки, в зависимости от стадии:
1 стадия - 44-64%;
2-3 стадия - 19-53%;
Общая пятилетняя выживаемость при саркоме мягких тканей составляет 64%.

Методы лечения лейомиосаркомы
Учитывая сложность и агрессивность болезни, наиболее эффективное лечение лейомиосаркомы проводится в центрах, которые специализируются на саркоме. Такие учреждения обычно обладают современным оборудованием для точной постановки диагноза. Также там работают специалисты из разных областей - онкологии, радиологии, хирургии и т.д., которые имеют опыт в терапии этого рода опухолей.

Операция по удалению лейомиосаркомы
Основной метод лечения. Хирург планирует процедуру на основе диагностических тестов. Вместе с опухолью удаляется край здоровой ткани для того, чтобы предотвратить возникновение рецидива. В зависимости от стадии, хирург также может удалить близлежащие лимфоузлы.
Масштаб вмешательства зависит от стадии, но минимальный стандарт - полное удаление тела и шейки матки. Если лечение проходит женщина до менопаузы, врач обсуждает с ней возможность сохранения яичников. Этот вопрос несет с собой свои преимущества и риски, и в каждом случае решение принимается индивидуально.
Радиотерапия
Так как опухоли часто находятся рядом с жизненно важными органами, полное удаление злокачественных клеток может быть невозможным. В связи с этим в большинстве случаев врачи используют радиотерапию вместе с обычной операцией для того, чтобы уменьшить опухоль или уничтожить оставшиеся раковые клетки. Радиотерапию также часто используют для остановки распространения метастаз. При лейомиосаркоме матки радиотерапию почти не используют.
Брахитерапия
При этой процедуре источник радиоактивного излучения помещается внутрь организма, рядом с проблемным очагом. Этот метод лечения чаще всего применяется при лечении лейомиосаркомы матки 3 стадии, в сочетании с химио- и радиотерапией.

При лейомиосаркоме мягких тканей химиотерапию обычно всего используют для лечения метастаз. Также она эффективна в уменьшении крупных (больше 8 см) опухолей перед операцией. При лейомиосаркоме матки 3-4 стадии химиотерапия может быть эффективна в сочетании с радиотерапией.
После окончания лечения пациенту следует регулярно наблюдаться у онколога с целью предотвращения рецидива. Рекомендуется проводить обследование каждые 3 месяца на протяжении первых двух лет, а в последствии - каждых 6-12 месяцев. Также первые два года проводится КТ/МРТ каждые 3-6 месяцев, а после - ежегодно.
Читайте также:
- Какой образ жизни при занятиях фитнесом нужно соблюдать: правила и рекомкендации от экспертов
- 8 верных признаков идеального крема для лица
- Периорбитальная допплерография. Компрессионные пробы периорбитальной допплерографии
- Последствия после укуса овода: симптомы, диагностика, лечение
- Применение мелатонина в онкологической практике
